Tratamento para condromalácia patelar: do diagnóstico ao retorno ao esporte
Em busca de tratamento para condromalácia patelar?
A condromalácia patelar é uma condição comum que afeta a cartilagem da patela.
Ela causa dor e compromete a qualidade de vida, especialmente em atletas e pessoas fisicamente ativas.
O tratamento adequado envolve um processo estruturado, que começa com um diagnóstico preciso e segue com abordagens personalizadas para controle dos sintomas, fortalecimento muscular e reabilitação funcional.
O objetivo é restaurar a estabilidade e o equilíbrio da articulação, permitindo um retorno seguro às atividades esportivas.
Continue a ler e saiba mais!
O que é a condromalácia patelar e quais são os sintomas dessa condição?
A condromalácia patelar caracteriza-se pelo desgaste ou degeneração da cartilagem localizada na face posterior da patela (rótula), osso situado na parte frontal do joelho.
Esse desgaste pode variar desde um amolecimento da cartilagem até erosões mais profundas, podendo expor o osso subjacente.
O principal sintoma da condromalácia patelar é a dor na região frontal do joelho.
Esse incômodo tende a se agravar em atividades que exercem maior pressão sobre a articulação patelofemoral, como ficar longos períodos sentado com os joelhos dobrados, subir e descer escadas, correr ou saltar.
Com a progressão do quadro, o paciente também pode apresentar inchaço na articulação, perceber estalos ao movimentar o joelho e sentir que ele está instável, como se fosse ceder ou sair do lugar.
Além disso, em casos mais avançados, a limitação funcional pode dificultar até mesmo as atividades básicas do dia a dia, como caminhar e subir degraus.
Quais são as causas da condromalácia patelar?
Entre os principais fatores que levam ao desenvolvimento da condromalácia patelar, podemos destacar:
- Instabilidade da patela: deslocamentos frequentes da patela podem comprometer a cartilagem;
- Desalinhamento do joelho: alterações estruturais podem gerar desgaste irregular da articulação;
- Sobrecarga mecânica: atividades repetitivas e impacto excessivo no joelho podem acelerar a degeneração da cartilagem;
- Traumas diretos: quedas, batidas ou impactos diretos na patela podem desencadear lesões na cartilagem;
- Doenças articulares: condições como artrose e artrite inflamatória podem contribuir para o surgimento da condromalácia.
Como realizamos o diagnóstico dessa condição?
O diagnóstico da condromalácia patelar envolve uma avaliação clínica detalhada.
Inicialmente, coletamos informações sobre os sintomas apresentados pelo paciente, como dor na região anterior do joelho ao subir e descer escadas, agachar ou após longo período sentado.
Além disso, investigamos o histórico de saúde, incluindo possíveis traumas no joelho e instabilidades em outras articulações, como pé ou tornozelo.
Durante o exame físico, observamos a estrutura do joelho, verificamos a presença de inchaço e realizamos testes para identificar áreas de sensibilidade e avaliar a estabilidade articular.
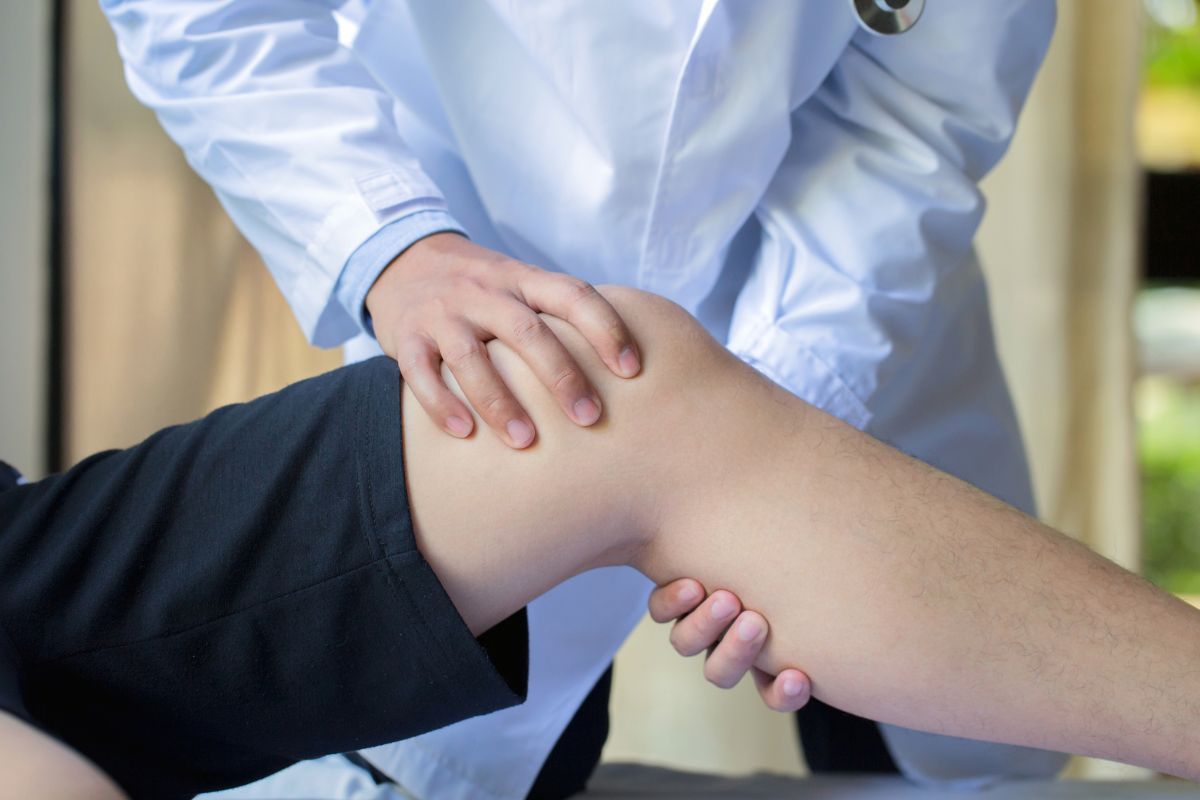
A força e a flexibilidade do músculo quadríceps, localizado na parte frontal da coxa, também são analisadas, já que desequilíbrios musculares podem contribuir para a condição.
Então, para confirmar o diagnóstico e determinar a gravidade da lesão na cartilagem, solicitamos exames de imagem.
A ressonância magnética é especialmente útil.
O exame nos permite visualizar alterações na cartilagem da patela e identificar o grau de comprometimento, auxiliando na definição do tratamento mais adequado.
É importante ressaltar que, embora a condromalácia patelar seja uma condição comum, nem sempre provoca sintomas, especialmente nos estágios iniciais.
Portanto, uma avaliação criteriosa é essencial para evitar diagnósticos equivocados e tratamentos desnecessários.
Quais são as opções de tratamento para a condromalácia patelar? Vou precisar de cirurgia?
Na maioria dos casos, o tratamento da condromalácia patelar pode ser realizado sem a necessidade de intervenção cirúrgica.
O foco principal da abordagem terapêutica é corrigir desequilíbrios dinâmicos e biomecânicos que favorecem o desenvolvimento da condição, reduzindo a sobrecarga na articulação femoropatelar e melhorando sua funcionalidade.
A fisioterapia desempenha um papel essencial na reabilitação, ajudando no alívio da dor, na melhora da estabilidade do joelho e na recuperação da função articular. O tratamento inclui:
- Exercícios de fortalecimento: foco nos músculos do quadríceps, glúteos e CORE, essenciais para a sustentação e proteção da articulação.
- Alongamento da cadeia posterior: melhora da flexibilidade muscular para reduzir a tensão sobre o joelho.
- Correção do valgo dinâmico: técnicas para otimizar o alinhamento do joelho durante atividades esportivas.
- Ajustes nos padrões de movimento: modificação da biomecânica esportiva para uma melhor distribuição de carga sobre o joelho.
Além dos exercícios, o tratamento pode incluir terapias analgésicas e anti-inflamatórias, como ultrassom, ondas de choque, TENS e terapias manuais, proporcionando alívio da dor e facilitando a reabilitação.
Caso o tratamento conservador não apresente resultados satisfatórios, a infiltração articular pode ser uma alternativa para alívio da dor e melhora funcional.
A cirurgia, embora rara, pode ser indicada em casos avançados, quando há falha em todas as abordagens terapêuticas.
Com um plano de reabilitação bem estruturado, é possível retornar ao esporte de forma segura, minimizando o risco de recidivas e preservando a saúde da articulação.
Quando posso voltar a praticar esportes?
O retorno ao esporte deve ser progressivo e orientado pelo médico, respeitando a adaptação do joelho ao esforço físico.
O tempo de recuperação varia conforme a gravidade do quadro e a resposta ao tratamento, mas, em geral, a retomada das atividades ocorre em etapas:
- Fase inicial: controle da dor e fortalecimento muscular com exercícios de baixo impacto, como bicicleta ergométrica e hidroterapia.
- Fase intermediária: introdução gradual de atividades que exigem maior carga no joelho, como agachamentos e saltos controlados.
- Fase final: retorno ao esporte com adaptações específicas, correção da mecânica de movimento e monitoramento contínuo para evitar recaídas.
É possível prevenir essa condição?
Uma estratégia eficaz para prevenir a condromalácia patelar é o fortalecimento dos músculos que sustentam o joelho, especialmente o quadríceps, os glúteos e a musculatura do core.
Esses exercícios aumentam a estabilidade articular e melhoram o alinhamento do membro inferior, contribuindo para a distribuição equilibrada das cargas sobre o joelho.
Além disso, é fundamental realizar alongamentos regulares, principalmente da cadeia muscular posterior.
Dessa forma, mantemos a flexibilidade e prevenimos encurtamentos que possam afetar a mecânica do joelho.
A correção de padrões de movimento inadequados, como o valgo dinâmico (desvio do joelho para dentro durante atividades), também é essencial para evitar sobrecargas indevidas na articulação.
Já para aqueles que praticam atividades físicas de alto impacto ou que exigem movimentos repetitivos do joelho, ressaltamos a importância de receber orientação especializada para ajustar técnicas e, se necessário, modificar exercícios.
Assim sendo, contar com a avaliação do ortopedista especializado em joelho e medicina esportiva é essencial para identificar fatores de risco individuais e receber orientações personalizadas.
Esse especialista poderá realizar uma análise detalhada da biomecânica do paciente, prescrever exercícios específicos e monitorar a evolução, garantindo uma abordagem preventiva eficaz.
Agende sua consulta agora mesmo para cuidar da saúde dos seus joelhos e prevenir a condromalácia patelar.
Dr. Diego Munhoz
Médico ortopedista especialista em cirurgia de joelho graduado pelo Instituto de Ortopedia e Traumatologia da Faculdade de Medicina da USP.
Acompanha com proximidade o quadro clínico do paciente e atua do diagnóstico a reabilitação!
- Graduado em medicina pela Universidade de São Paulo (USP);
- Residência em Ortopedia pelo Instituto de Ortopedia e Traumatologia da Faculdade de Medicina da USP (IOT HC FMUSP);
- Especialização em cirurgia de Joelho pelo Instituto de Ortopedia e Traumatologia da Faculdade de Medicina da USP (IOT HC FMUSP);
- Preceptor dos residentes de ortopedia durante o ano de 2018 no Instituto de Ortopedia e Traumatologia da Faculdade de Medicina da USP (IOT HC FMUSP);
- Preceptor dos alunos de medicina(internos) durante o ano de 2019 Faculdade de Medicina da USP (IOT HC FMUSP);
- Habilitado em Cirurgia Robótica do Joelho;
- Membro da Sociedade Brasileira de Cirurgia do Joelho;
- Membro da Sociedade Brasileira de Ortopedia e Traumatologia;
- Atualmente, cursa doutorado pelo Instituto de Ortopedia e Traumatologia da Faculdade de Medicina da USP (IOT HC FMUSP).